آزواسپرمی ، تشخیص ، درمان و پیشگیری

آزواسپرمی به معنای وجود نداشتن اسپرم در انزال مردان بوده و دلایل آن شامل انسداد در مجاری تناسلی، مشکلات هورمونی، مشکل در انزال، ساختار یا عملکرد بیضه است.
بسیاری از این عوامل قابل درمان هستند و می توان توانایی باروری را مجدداً بدست آورد و در موارد دیگر امکان بازیابی اسپرم زنده برای استفاده در تکنیک های کمک به باروری وجود دارد.
آزواسپرمی چیست؟
آزواسپرمی نوعی بیماری است که در آن هیچ اسپرم قابل اندازه گیری در انزال (مایع منی) وجود نداشته و منجر به ناباروری مردان می شود.
آزواسپرمی چقدر شایع است؟
حدود 1 درصد کل مردان و 10 تا 15 درصد مردان نابارور به آزواسپرمی مبتلا هستند.
سیستم تولید مثل مردان شامل چه قسمت هایی است؟
سیستم تولید مثل مردان از قسمت های زیر تشکیل شده است:
- بیضه ها در فرآیندی به نام اسپرماتوژنز اسپرم (سلول های تولید مثل مردان) تولید می کنند.
- لوله های اسپرم ساز لوله های کوچکی هستند که اکثر بافت بیضه ها را تشکیل می دهند.
- اپیدیدیم ساختاری در پشت هر بیضه است که اسپرم بالغ به آن منتقل شده و در آنجا ذخیره می شود.
- وازدفران نوعی لوله عضلانی است که از اپیدیدیم به داخل لگن منتقل می شود، سپس به اطراف خم شده و وارد وزیکول سمینال می شود.
- وزیکول سمینال غده ای به شکل لوله است که بیشتر مواد مایع منی را تولید و ذخیره می کند. وزیکول باریک شده و یک مجرای مستقیم بنام مجرای سمینال را ایجاد می کند که به وازدفران متصل می شود.
- مجرای انزالی پس از یکی شدن مجرای وزیکول سمینال با وازدفران تشکیل می شود. مجرای انزالی به غده پروستات رفته و به مجرای ادرار متصل می شود.
- مجرای ادرار لوله ای در آلت تناسلی است که ادرار را از مثانه و مایع منی را از وازدفران خارج می کند.
نحوه خروج اسپرم
در طی انزال اسپرم از بیضه ها و اپیدیدیم به وازدفران منتقل شده و سفت شدن (انقباض) وازدفران باعث حرکت اسپرم می شود.
ترشحات وزیکول سمینال به مایع منی اضافه شده و به سمت مجرای ادرار حرکت می کند.
مایع منی قبل از رسیدن به مجرای ادرار از غده پروستات عبور کرده و برای تولید منی نوعی مایع شیری به اسپرم اضافه می شود.
در نهایت مایع منی از طریق مجرای ادرار از آلت تناسلی خارج می شود.
تعداد اسپرم طبیعی 15 میلیون در میلی لیتر یا بیشتر در نظر گرفته می شود. غلظت اسپرم در مردان با تعداد اسپرم کم (الیگواسپرمی) کمتر از 15 میلیون در میلی لیتر است.
اگر آزواسپرمی داشته باشید هیچ اسپرم قابل اندازه گیری در انزال وجود نخواهد داشت.
آیا آزواسپرمی انواع مختلفی دارد؟
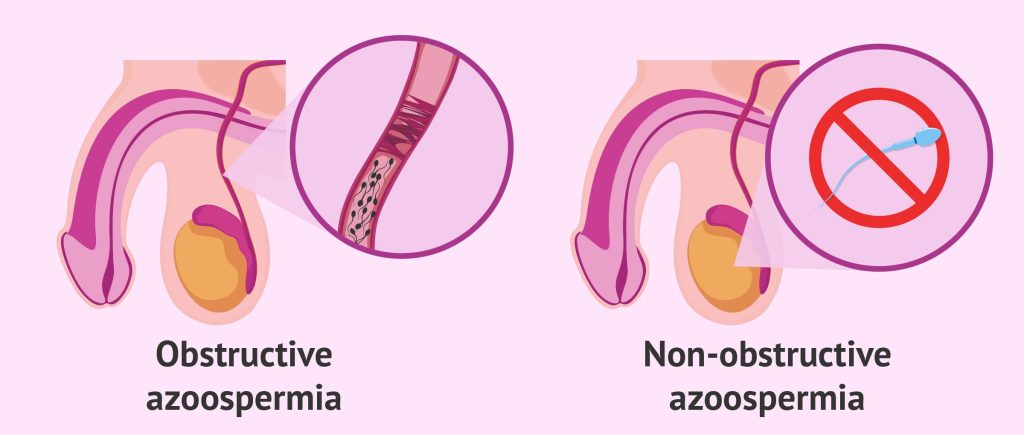
آزواسپرمی دو نوع اصلی دارد:
- آزواسپرمی انسدادی: این نوع آزواسپرمی به این معناست که در اپیدیدیم، وازدفران یا سایر نقاط دستگاه تناسلی انسداد یا اتصال از بین رفته وجود دارد. در این وضعیت اسپرم تولید شده اما از خروج آن جلوگیری می شود و بنابراین اسپرم قابل اندازه گیری در مایع منی وجود نخواهد داشت.
- آزواسپرمی غیر انسدادی: این نوع آزواسپرمی به این معناست که تولید اسپرم به دلیل نقص در ساختار یا عملکرد بیضه ها یا علل دیگر ضعیف بوده و یا اصلاً اسپرمی تولید نمی شود.
علل آزواسپرمی چیست؟
علل این بیماری مستقیماً به انواع آزواسپرمی مربوط است. به عبارت دیگر این بیماری می تواند به دلیل انسداد یا عوامل غیر انسدادی رخ دهد.
انسدادی که منجر به آزواسپرمی می شود معمولاً در مجاری وازدفران، اپیدیدیمیس یا مجاری انزالی اتفاق می افتد. مشکلاتی که می توانند منجر به انسداد در این نقاط شوند عبارتند از:
- ضربه یا آسیب به این مناطق
- عفونت
- التهاب
- جراحی های قبلی در ناحیه لگن
- کیست
- وازکتومی (روش پیشگیری از بارداری دائمی که در آن برای جلوگیری از جریان اسپرم وازدفران بریده یا بسته می شود)
- جهش ژنی در بیماران مبتلا به فیبروز کیستیک که باعث عدم شکل گیری وازدفران یا رشد غیرطبیعی آن می شود. این امر باعث انسداد مسیر مایع منی بدلیل تجمع ترشحات غلیظ در وازدفران خواهد شد.
علل غیر انسدادی آزواسپرمی عبارتند از:
علل ژنتیکی:
جهش های ژنتیکی خاص از جمله موارد زیر می توانند منجر به ناباروری شوند:
- سندرم کالمن: یک اختلال ژنتیکی (ارثی) در حمل کروموزوم X که در صورت عدم درمان می تواند منجر به ناباروری شود.
- سندرم کلاین فلتر: مرد دارای یک کروموزوم X اضافی است (آرایش کروموزومی XXY به جای XY). این مشکل اغلب علاوه بر عدم بلوغ جنسی یا جسمی و مشکلات یادگیری به ناباروری منجر خواهد شد.
- حذف کروموزوم Y: بخش مهم ژن های موجود در کروموزوم Y (کروموزوم مردان) که مسئول تولید اسپرم هستند از بین رفته و منجر به ناباروری می شود.
- عدم تعادل هورمونی یا اختلالات غدد درون ریز از جمله هیپوگنادیسم هیپوگنادوتروپیک
- هایپرپرولاکتینمی و مقاومت به آندروژن
- مشکلات انزال مانند انزال رتروگراد که مایع منی به مثانه باز می گردد.
علل مربوط به بیضه:
- آنورشیا (عدم وجود بیضه)
- کریپتورکیدیسم (بیضه ها وارد کیسه بیضه نشده اند)
- سندرم فقط سلول سرتولی (بیضه ها قادر به تولید سلول های اسپرم زنده نیستند)
- توقف اسپرماتوژنیک (بیضه ها قادر به تولید سلول های اسپرم کاملاً بالغ نیستند)
- ارکیت اوریونی (بیضه های ملتهب ناشی از اوریون در اواخر دوران بلوغ)
- پیچ خوردگی بیضه
- تومور
- واکنش به برخی از داروها که به تولید اسپرم آسیب می رساند.
- درمان با استفاده از پرتوها
- بیماری هایی مانند دیابت، سیروز یا نارسایی کلیه
- واریکوسل (وریدهای خارجی بیضه گشاد یا برجسته شده و مانع تولید اسپرم می شوند)

آزواسپرمی چگونه تشخیص داده می شود؟
آزواسپرمی زمانی تشخیص داده می شود که نمونه اسپرم در دو موقعیت جداگانه هنگام بررسی زیر یک میکروسکوپ پرقدرت پس از چرخش در سانتریفیوژ هیچ اسپرمی را نشان ندهد.
سانتریفیوژ نوعی ابزار آزمایشگاهی است که برای جدا کردن قسمت های مختلف نمونه آزمایشی آن را با سرعت زیاد می چرخاند.
در موارد سانتریفیوژ مایع منی در صورت وجود سلول های اسپرم این سلول ها از مایع اطراف خود جدا شده و می توان آن ها را زیر میکروسکوپ مشاهده کرد.
پزشک به عنوان بخشی از تشخیص سوابق پزشکی شما را بررسی کرده و سؤالاتی از جمله موارد زیر خواهد پرسید:
- موفقیت یا عدم موفقیت باروری در گذشته (توانایی بچه دار شدن)
- بیماری های دوران کودکی
- آسیب یا جراحی در ناحیه لگن (این موارد می توانند باعث انسداد مجرا یا خونرسانی ضعیف به بیضه ها شوند)
- عفونت مجاری ادراری یا دستگاه تناسلی
- سابقه بیماری های مقاربتی
- قرار گرفتن در معرض اشعه یا شیمی درمانی
- داروهای مصرفی فعلی و داروهایی که در گذشته مصرف کرده اید
- هرگونه سوء مصرف الکل، ماری جوانا یا سایر مواد مخدر
- تب یا قرار داشتن در معرض گرما از جمله سوناهای مکرر یا حمام بخار (گرما سلول های اسپرم را از بین می برد)
- سابقه خانوادگی نقص مادرزادی، عقب ماندگی ذهنی، نارسایی تولید مثلی یا فیبروز کیستیک
همچنین پزشک معاینه فیزیکی انجام داده و موارد زیر را نیز بررسی خواهد کرد:
- کل بدن از نظر وجود علائم یا عدم بلوغ بدن و اندام های تولید مثل
- آلت تناسلی و کیسه بیضه، وجود مجاری وازدفران، حساسیت یا تورم اپیدیدیم، اندازه بیضه ها، وجود یا عدم وجود واریکوسل و هرگونه انسداد مجرای انزالی توسط وزیکول سمینال های بزرگ شده (معاینه از طریق رکتوم)
همچنین احتمال دارد پزشک آزمایشات زیر را توصیه کند:
- اندازه گیری میزان تستوسترون و هورمون محرک فولیکول
- آزمایش ژنتیک
- اشعه ایکس یا سونوگرافی اندام های تولید مثل برای بررسی وجود مشکل در شکل، اندازه و وجود تومور، انسداد یا خون رسانی ناکافی
- تصویربرداری از مغز برای شناسایی اختلالات هیپوتالاموس یا غده هیپوفیز
- بیوپسی بیضه (نمونه برداری از بافت). نمونه برداری طبیعی به معنای احتمال انسداد در برخی از قسمت های مجرای حمل کننده اسپرم است. گاهی هرگونه اسپرم موجود در بیضه ها برای تجزیه و تحلیل در آینده منجمد شده و یا می توان از آن ها برای کمک به بارداری استفاده کرد.

آزواسپرمی چگونه درمان می شود؟
درمان آزواسپرمی به علت بستگی دارد. آزمایش و مشاوره ژنتیک اغلب بخش مهمی از تشخیص و درمان آزواسپرمی است. روش های درمانی عبارتند از:
- در صورتی که علت آزواسپرمی انسداد باشد از طریق جراحی می توان انسداد لوله ها را از بین برد و یا لوله های غیر طبیعی یا هرگز ایجاد نشده را بازسازی و به یکدیگر متصل کرد.
- اگر علت اصلی تولید کم هورمون باشد احتمالاً درمان های هورمونی توصیه می شود. این هورمون ها شامل هورمون محرک فولیکول، گنادوتروپین کوریونیک انسانی، کلومیفن، آناسترازول و لتروزول هستند.
- اگر واریکوسل علت تولید ناکافی اسپرم باشد می توان بدون تغییر در ساختارهای اطراف رگ های مشکل دار را از طریق عمل جراحی بست.
- در برخی از مردان می توان اسپرم را مستقیماً از داخل بیضه با بیوپسی اکستنسیو بازیابی کرد.
اگر در بیضه، اپیدیدیم یا وازدفران اسپرم زنده وجود داشته باشد می توان آن ها را بازیابی و برای اقدامات بارداری مانند لقاح آزمایشگاهی یا تزریق داخل سیتوپلاسمی اسپرم (تزریق یک اسپرم به یک تخمک) استفاده کرد.
اگر تصور می شود علت آزواسپرمی چیزی است که می تواند به کودکان منتقل شود پزشک احتمالاً قبل از در نظر گرفتن روش های کمکی برای باروری تجزیه و تحلیل ژنتیکی اسپرم را توصیه می کند.
چگونه می توان از آزواسپرمی پیشگیری کرد؟
هیچ راه شناخته شده ای برای جلوگیری از مشکلات ژنتیکی که منجر به آزواسپرمی می شوند وجود ندارد اما در صورتی که این بیماری یک مشکل ژنتیکی نباشد انجام موارد زیر می تواند به کاهش خطر ابتلا به آزواسپرمی کمک کند:
- از انجام فعالیت هایی که می توانند به اندام های تولید مثل آسیب برسانند خودداری کنید.
- از قرار گرفتن در معرض اشعه خودداری کنید.
- از خطرات و مزایای داروهایی که می توانند به تولید اسپرم آسیب برسانند آگاه باشید.
- از قرار دادن بیضه در معرض دمای گرم خودداری کنید.
چشم انداز طولانی مدت برای مبتلایان به آزواسپرمی
تشخیص علل آزواسپرمی متفاوت بوده و بسیاری از این عوامل قابل درمان هستند. کادر درمان برای تعیین علت آزواسپرمی و گزینه های درمانی به شما کمک خواهند کرد.
مشکلات هورمونی و علل انسدادی آزواسپرمی معمولاً قابل درمان بوده و به طور بالقوه می توان مجدداً توانایی باروری را بدست آورد.
اگر اختلالات بیضه علت این بیماری باشد همچنان می توان اسپرم زنده را بازیابی و از آن در تکنیک های کمک به باروری استفاده کرد.
برای دریافت نوبت ملاقات با دکتر علی حاجب متخصص اورولوژی جهت تشخیص و درمان انواع بیماری های مردان با کلینیک الهام تماس بگیرید.
تلفن ثابت
تلفن همراه
آدرس:
تهران، شهرک غرب، بلوار فرحزادی، دویست متر بالاتر از بلوار دادمان، کوچه ناخدا محتاج، انتهای بن بست، پلاک یک، طبقه یک

![خون در ادرار یا هماچوری : [علت ، درمان + توضیحات کامل]](https://elhamclinic.com/wp-content/uploads/2019/12/hematuria-340x191.webp)

![دلیل بی اختیاری ادرار چیست؟ [انواع ، درمان + توضیحات کامل]](https://elhamclinic.com/wp-content/uploads/2020/07/Urinary-incontinence-340x191.webp)
سلام دمتون گرم بسیار به درد بخور هست این مقاله
ممنون برای نوشتن این مطالب