نارسایی کلیه چیست؟ راه های تشخیص و درمان
نارسایی کلیه (Kidney Failure) وضعیتی است که در آن کلیهها توانایی تصفیه خون را از دست داده و عملکرد آنها به کمتر از ۱۵ درصد ظرفیت طبیعی میرسد. این بیماری اغلب به صورت «خاموش» پیشرفت میکند، اما ورم دست و پا، ادرار کفآلود، خستگی مفرط و تغییر رنگ ادرار از مهمترین علائم هشداردهنده آن هستند. شایعترین علت این بیماری دیابت و فشار خون بالا است. خبر خوب اینکه اگر نارسایی در مراحل اولیه (خفیف) تشخیص داده شود، با دارو و اصلاح سبک زندگی کاملاً قابل کنترل است و لزوماً به دیالیز ختم نمیشود.
موضوع | خلاصه اطلاعات کلیدی |
تعریف پزشکی | کاهش عملکرد کلیه (GFR) به زیر ۱۵ درصد |
علتهای اصلی | دیابت، فشار خون بالا، مصرف خودسرانه مسکنها |
علائم اولیه | اغلب بیعلامت، تکرر ادرار شبانه، ادرار کفی (دفع پروتئین) |
روش تشخیص | آزمایش خون (بررسی کراتینین و اوره) و سونوگرافی |
روشهای درمان | دارو و رژیم (در مراحل ۱ تا ۴) – دیالیز و پیوند (در مرحله ۵) |
مهمترین پیشگیری | نوشیدن آب کافی و پرهیز از مصرف خودسرانه ژلوفن و ایبوپروفن |
نارسایی کلیه چیست؟
نارسایی کلیه (Kidney Failure) زمانی رخ میدهد که کلیهها قابلیت تصفیه مواد زائد از خون را از دست میدهند. از نظر پزشکی، زمانی میگوییم فرد دچار نارسایی شده است که عملکرد کلیهها به کمتر از ۱۵ درصد ظرفیت طبیعی برسد.
کلیهها، اندامهایی به صورت جفت هستند که در نیمه تحتانی کمر قرار گرفتهاند و هر کلیه در یک طرف ستون فقرات واقع شده است. این اندامهای حیاتی وظیفه دارند خون را تصفیه کرده و مواد سمی و زائد (مانند اوره و کراتینین) را از بدن دفع کنند. کلیهها این مواد سمی را به مثانه میفرستند تا سپس بدن طی فرآیند ادرار، آنها را دفع کند.
فاکتورهای بسیاری میتواند در سلامت و عملکرد کلیه اختلال ایجاد کند. شایعترین عواملی که زمینه را برای نارسایی فراهم میکنند عبارتند از:
- قرار گرفتن در معرض آلایندههای محیطی یا مواد شیمیایی سمی
- مصرف طولانیمدت داروهای خاص (مانند مسکنهای قوی)
- بیماریهای حاد و مزمن (مانند دیابت و فشار خون بالا)
- از دست دادن شدید آب بدن (دهیدراتاسیون)
- آسیب فیزیکی یا ضربه مستقیم به کلیه
اگر کلیه نتواند کار مقرر خود را انجام دهد، بدن حجم زیادی از سموم را متحمل میشود. این امر منجر به نارسایی کلیه خواهد شد که در صورت عدم درمان فوری، میتواند زندگی فرد را به طور جدی تهدید کند.
سایت healthdirect نیز در این مورد نوشته است:
Acute kidney injury is loss of kidney function that develops quickly — over a few hours or days. It can be mild, or severe enough to cause kidney failure.
ترجمه متن بالا:
آسیب حاد کلیه، از دست دادن عملکرد کلیه است که به سرعت – طی چند ساعت یا چند روز – ایجاد میشود. این آسیب میتواند خفیف یا آنقدر شدید باشد که باعث نارسایی کلیه شود.
علائم نارسایی کلیه
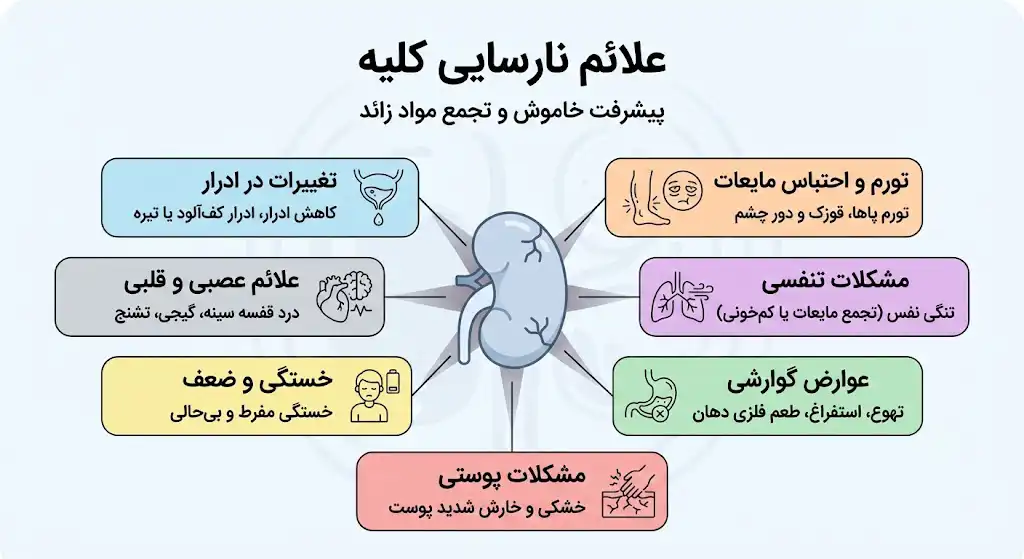
عموماً فرد دارای نارسایی کلیه در مراحل اولیه، علائم بالینی معدودی نشان خواهد داد و بیماری ممکن است به صورت «خاموش» پیشرفت کند. گاهی هیچ علامتی وجود ندارد تا زمانی که عملکرد کلیه به شدت افت کند. با این حال، با پیشرفت بیماری و تجمع مواد زائد در خون، علائم احتمالی زیر ظاهر میشوند:
- تغییرات در ادرار: کاهش میزان ادرار (الیگوری) یا قطع کامل آن. همچنین مشاهده ادرار کفآلود (نشانه دفع پروتئین) یا تیره رنگ.
- تورم و احتباس مایعات (Edema): تورم ساق پاها، قوزک پا و پف کردن دور چشمها (بهویژه صبحها) به خاطر محبوس شدن مایعات و ناتوانی کلیهها در دفع سدیم و آب اضافی.
- مشکلات تنفسی: کوتاه شدن بیدلیل تنفس یا تنگی نفس که ناشی از تجمع مایعات در ریهها (ادم ریوی) یا کمخونی است.
- عوارض گوارشی: حالت تهوع ماندگار، استفراغ، بیاشتهایی و احساس طعم فلزی یا بوی آمونیاک در دهان (به دلیل بالا رفتن اوره خون).
- مشکلات پوستی: خشکی شدید و خارش پوست که ناشی از رسوب فسفر و مواد زائد در زیر پوست است.
- خستگی و ضعف: احساس خستگی مفرط و بیحالی به دلیل کمخونی (کاهش تولید هورمون اریتروپویتین توسط کلیه).
- علائم عصبی و قلبی: درد یا فشار در قفسه سینه (به دلیل التهاب پرده دور قلب)، گیجی، تشنج و در موارد بسیار پیشرفته و درماننشده، کما.
در جدول زیر، علت بروز هر یک از علائم اصلی نارسایی کلیه را مشاهده میکنید:
علامت نارسایی (Symptom) | علت پزشکی ایجاد آن (Cause) |
تورم دست و پا | ناتوانی کلیه در دفع مایعات اضافی و نمک از بدن |
خستگی و رنگپریدگی | کمخونی ناشی از کاهش تولید گلبولهای قرمز |
خارش پوست | عدم تصفیه فسفر و تجمع مواد زائد در خون |
تنگی نفس | تجمع آب در ریهها یا کمبود اکسیژنرسانی خون |
طعم فلزی در دهان | تجمع اوره در خون (اورمی) |
ادرار کفآلود | نشت پروتئین از فیلترهای آسیبدیده کلیه |
چه زمانی با اورژانس تماس بگیریم؟
اگر علائم زیر را داشتید، منتظر نوبت دکتر نمانید و فوراً به اورژانس مراجعه کنید:
- تنگی نفس شدید (نمیتوانید دراز بکشید).
- درد قفسه سینه غیرقابل تحمل.
- قطع کامل ادرار برای ۲۴ ساعت.
- گیجی شدید یا تشنج.
بخوانید : درد کلیه راست
نشانههای اولیه نارسایی کلیه
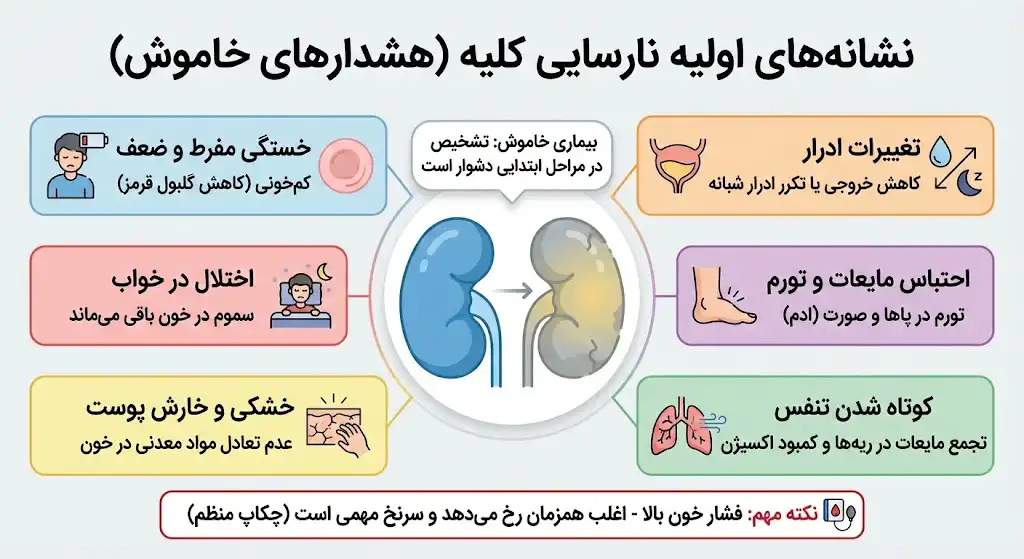
یافتن نشانههای بیماری کلیه در مراحل ابتدایی، ممکن است بسیار دشوار باشد. این نشانهها اغلب ظریف هستند و تشخیص آنها سخت است؛ به همین دلیل به نارسایی کلیه لقب «بیماری خاموش» دادهاند. کلیهها توانایی تطبیقپذیری بالایی دارند و ممکن است تا زمانی که بخش بزرگی از عملکرد خود را از دست ندهند، علائم شدیدی بروز ندهند.
اگر فردی علائم اولیه بیماری کلیوی را تجربه کند، این علائم معمولاً فراتر از درد کلیه بوده و شامل تغییرات عمومی در بدن هستند:
- خستگی مفرط و ضعف عمومی: یکی از اولین علائم است. کلیه سالم هورمونی به نام اریتروپویتین (EPO) میسازد که به بدن میگوید گلبول قرمز بسازد. وقتی کلیه آسیب میبیند، گلبول قرمز کمتری تولید شده و مغز و عضلات سریعتر خسته میشوند (کمخونی).
- کاهش خروجی ادرار یا تکرر ادرار شبانه: ممکن است حس کنید کمتر به دستشویی میروید یا برعکس، شبها چندین بار برای ادرار بیدار میشوید.
- احتباس مایعات و تورم: کلیهها مسئول دفع مایعات اضافی هستند. ناتوانی در این کار منجر به تورم (Edema) در ساق پاها، قوزک پا، دستها و پف کردن صورت میشود.
- کوتاه شدن تنفس: این علامت به دو دلیل رخ میدهد: تجمع مایعات اضافی در ریهها و کمبود اکسیژن ناشی از کمخونی.
- خشکی و خارش پوست: وقتی کلیهها نتوانند تعادل مواد معدنی و مغذی را در خون حفظ کنند، پوست خشک شده و دچار خارشهای شدید میشود.
- اختلال در خواب: زمانی که کلیهها به درستی فیلتر نمیکنند، سموم به جای خروج از طریق ادرار، در خون باقی میمانند و این موضوع خوابیدن را دشوار میکند.
نکته مهم: فشار خون بالا نیز اغلب همزمان با نارسایی کلیه رخ میدهد و میتواند هم علت و هم معلول بیماری باشد. چکاپ منظم فشار خون میتواند اولین سرنخ برای تشخیص مشکلات کلیوی باشد.
دلیل نارسایی کلیه
نارسایی کلیه میتواند نتیجه عارضهها و دلایل متعددی باشد. معمولاً تشخیص دقیق علت، نوع نارسایی کلیوی (حاد یا مزمن) و روش درمان آن را نیز تعیین میکند. اگرچه دلایل بسیار متنوع هستند، اما طبق آمار جهانی، دیابت و فشار خون بالا مسئول دو سوم موارد نارسایی مزمن کلیه هستند.
نوع آسیب | مکانیسم اثر | نمونه بیماریها |
آسیب مستقیم به بافت | حمله سیستم ایمنی یا سموم به سلولهای کلیه | گلومرولونفریت، لوپوس، مصرف داروهای سمی، فلزات سنگین |
کاهش جریان خون | نرسیدن اکسیژن و خون کافی به کلیه | حمله قلبی، کمآبی شدید، سوختگی، سپسیس |
انسداد مسیر ادرار | برگشت ادرار به کلیه و ایجاد فشار داخلی | سنگ کلیه، بزرگی پروستات، سرطانهای مثانه و روده |
آسیب متابولیک | تخریب تدریجی فیلترها در اثر قند یا فشار بالا | دیابت (نوع ۱ و ۲)، فشار خون بالا |
در ادامه، عوامل خطر را در ۴ دسته اصلی بررسی میکنیم:
۱. بیماریهای زمینهای
اغلب افرادی که در خطر نارسایی کلیه هستند، یک یا چند مورد از بیماریهای زیر را دارند که به مرور زمان به بافت کلیه آسیب میزند:
- دیابت کنترلنشده: قند خون بالا باعث آسیب به فیلترهای ریز کلیه (نفرونها) میشود.
- فشار خون بالا: فشار بالا به رگهای خونی کلیه فشار آورده و کارایی آنها را کاهش میدهد.
- بیماریهای خودایمنی: بیماریهایی مانند لوپوس (که باعث التهاب اندامها میشود) و اسکلرودرمی (تصلب پوست) سیستم ایمنی بدن را علیه بافت کلیه تحریک میکنند.
- بیماریهای ژنتیکی: مثل بیماری کلیه پلیکیستیک (PKD) که در آن کیستهای متعدد جای بافت سالم کلیه را میگیرند.
۲. قطع ناگهانی جریان خون به کلیهها
اگر جریان خون به کلیهها به طور ناگهانی قطع شود، نارسایی کلیوی میتواند با سرعت بسیار زیادی رخ دهد. عواملی که باعث این اتفاق میشوند عبارتند از:
- حمله قلبی یا بیماریهای شدید قلبی
- نارسایی کبد یا زخم کبد (سیروز)
- کمآبی شدید بدن (دهیدراتاسیون) و سوختگیهای وسیع
- واکنشهای آلرژیک شدید و شوک آنافیلاکسی
- عفونت شدید خون (سپسیس)
۳. مشکلات دفع ادرار (انسداد مسیر)
زمانی که بدن نتواند ادرار را دفع کند، ادرار به سمت بالا (کلیهها) برمیگردد. این امر باعث انباشته شدن سموم و وارد شدن فشار اضافی بر کلیهها میشود. عوامل مسدودکننده عبارتند از:
- انواع سرطان: سرطان پروستات (شایعترین در مردان)، سرطان روده بزرگ، سرطان گردن رحم و سرطان مثانه.
- مشکلات ساختاری: بزرگ شدن خوشخیم پروستات (BPH)، سنگ کلیه و لختههای خونی درون مجرای ادراری.
- آسیب عصبی: آسیب به اعصابی که مثانه را کنترل میکنند (مثلاً در دیابت یا ضایعه نخاعی).
۴. سایر عوامل سمی و دارویی
موارد دیگری که ممکن است مستقیماً به بافت کلیه آسیب برسانند عبارتند از:
- عفونتها و التهابها: گلومرولونفریت (التهاب عروق خونی کوچک کلیه)، واسکولیت (التهاب عروق خونی) و عفونتهای شدید باکتریایی.
- داروها و سموم: استفاده طولانیمدت از داروهای ضدالتهاب (NSAIDs)، برخی آنتیبیوتیکهای خاص، داروهای شیمیدرمانی، و رنگهای حاجب در تصویربرداری (مثل سیتی اسکن).
- بیماریهای خاص خونی: سندروم اورمی همولیتیک (HUS)، مولتیپل میلوما (سرطان پلاسما سلها در مغز استخوان) و پورپورای ترومبوتیک (TTP).
- عوامل محیطی: مسمومیت با فلزات سنگین (مثل سرب و جیوه)، مصرف مواد مخدر و الکل.
بیماریهای ژنتیکی: مثل بیماری کلیه پلیکیستیک (PKD) که در آن کیستهای متعدد جای بافت سالم کلیه را میگیرند.
بخوانید : بیماری کلیه پلی کیستیک
انواع نارسایی کلیه
پزشکان نارسایی کلیه را بر اساس سرعت ایجاد (حاد یا مزمن) و محل شروع مشکل به ۵ دسته اصلی تقسیم میکنند. شناخت نوع بیماری، کلید اصلی انتخاب روش درمان است:
۱. نارسایی پیشکلیوی حاد
در این نوع، خود بافت کلیه سالم است، اما جریان خون کافی به آن نمیرسد. وقتی خون کافی نباشد، کلیه نمیتواند سموم را تصفیه کند.
- علت: معمولاً ناشی از اختلالات ناگهانی مثل افت شدید فشار خون، کمآبی شدید یا نارسایی قلبی است.
- درمان: خبر خوب اینکه این نوع نارسایی معمولاً برگشتپذیر است و به محض اینکه پزشک علت کاهش جریان خون را برطرف کند، کلیه دوباره کار میکند.
۲. نارسایی ذاتی حاد
اینجا مشکل دقیقاً در “داخل” بافت کلیه است و ناشی از آسیب مستقیم، ضربه فیزیکی یا تصادف میباشد.
- علت: سموم، عفونتها و ایسکمی (نرسیدن اکسیژن به بافت کلیه).
- ایسکمی چطور رخ میدهد؟ مواردی مثل خونریزی شدید، شوک، انسداد رگهای خونی کلیه و گلومرولونفریت (التهاب فیلترها) باعث خفگی بافت کلیه و کمبود اکسیژن میشوند.
۳. نارسایی پیشکلیوی مزمن
اگر وضعیت “کاهش جریان خون” که در مورد اول گفتیم، برای مدت طولانی ادامه یابد و درمان نشود، تبدیل به این حالت میشود.
- نتیجه: وقتی خون کافی برای مدت طولانی به کلیه نرسد، کلیهها شروع به جمع شدن (Shrink) میکنند و توانایی فعالیت خود را برای همیشه از دست میدهند.
۴. نارسایی ذاتی مزمن
این شایعترین نوع نارسایی درازمدت است. زمانی اتفاق میافتد که بیماریهای زمینهای به صورت تدریجی و در طول سالها به بافت داخلی کلیه آسیب میزنند.
- علت: بیماریهایی مثل خونریزیهای داخلی درماننشده یا کمبود اکسیژن طولانیمدت به بافت کلیه.
۵. نارسایی پسکلیوی مزمن
در این حالت، کلیه سالم است و خون هم به آن میرسد، اما راه خروج بسته شده است!
- مکانیسم: انسداد طولانیمدت مجرای ادراری (مثلاً توسط سنگ بزرگ یا پروستات) مانع از خروج ادرار میشود. این ادرار به سمت کلیه برمیگردد و فشار حاصل از آن، باعث آسیب جبرانناپذیر به بافت کلیه میشود.
بخوانید : درد کلیه در صبح
خطرات و عوارض نارسایی کلیه (اگر درمان نشود)
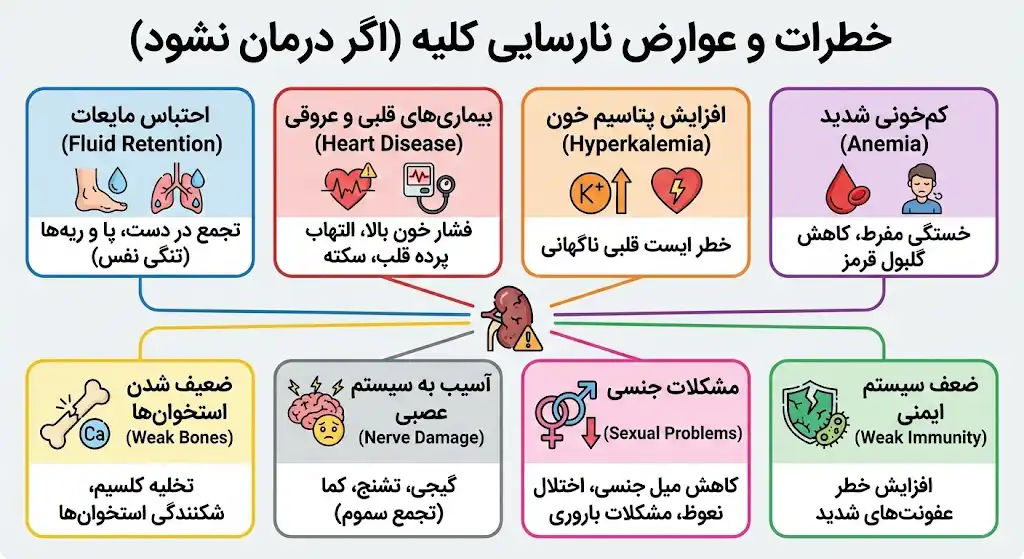
نارسایی کلیه فقط یک بیماری موضعی نیست؛ وقتی این تصفیه خانه حیاتی بدن از کار میافتد، تعادل شیمیایی کل بدن بهم میخورد و تقریباً تمام ارگانها درگیر میشوند. اگر نارسایی کلیه (بهویژه در مراحل پیشرفته) کنترل نشود، عوارض جبرانناپذیری بر جای میگذارد که گاهی خطرناکتر از خود بیماری کلیوی هستند.
مهمترین عوارض ناشی از انباشت سموم و عدم تعادل مایعات عبارتند از:
- احتباس مایعات (Fluid Retention): وقتی کلیه نتواند آب اضافی را دفع کند، این مایعات در دست، پا و ریهها جمع میشوند. تجمع آب در ریه (ادم ریوی) باعث تنگی نفس شدید میشود.
- بیماریهای قلبی و عروقی: شایعترین علت مرگ در بیماران کلیوی، سکته قلبی است. فشار خون بالا و التهاب پرده دور قلب (پریکاردیت) از عوارض مستقیم این بیماری هستند.
- افزایش پتاسیم خون (Hyperkalemia): کلیهها مسئول دفع پتاسیم اضافی (موجود در میوهها) هستند. اگر سطح پتاسیم ناگهان بالا برود، میتواند منجر به ایست قلبی ناگهانی شود.
- کمخونی شدید (Anemia): کلیهها هورمونی به نام اریتروپویتین میسازند که مغز استخوان را وادار به ساخت گلبول قرمز میکند. در نارسایی کلیه، این هورمون ترشح نمیشود و فرد دچار فقر خون شدید و خستگی مفرط میشود.
- ضعیف شدن استخوانها: کلیه مسئول فعالسازی ویتامین D و تنظیم کلسیم و فسفر است. وقتی کلیه کار نکند، کلسیم استخوانها تخلیه شده و استخوانها شکننده میشوند (استئودیستروفی کلیوی).
- آسیب به سیستم عصبی: تجمع سموم (اوره) در خون میتواند روی مغز اثر بگذارد و باعث گیجی، تشنج، تغییرات شخصیتی و در نهایت کما شود.
- مشکلات جنسی: کاهش میل جنسی و اختلال نعوظ در مردان و مشکلات باروری در زنان از عوارض شایع نارسایی پیشرفته است.
- ضعف سیستم ایمنی: افراد مبتلا به نارسایی کلیه، بیشتر از افراد عادی در معرض عفونتهای شدید قرار دارند.
بخوانید : کلیه اسفنجی
روش های تشخیص نارسایی کلیه
پزشک برای تشخیص قطعی و تعیین مرحله بیماری، از ترکیبی از تستهای آزمایشگاهی و تصویربرداری استفاده میکند. این تستها به ۴ دسته اصلی تقسیم میشوند:
۱. آزمایشهای خون (بررسی عملکرد تصفیه)
خون شما حاوی رازهای مهمی از عملکرد کلیه است:
- کراتینین سرم (Creatinine): ماده زائدی که از سوختوساز عضلات تولید میشود. کلیه سالم آن را دفع میکند، اما در نارسایی کلیه، سطح آن در خون بالا میرود.
- نیتروژن اوره خون (BUN): حاصل تجزیه پروتئینهاست. افزایش آن نشانه ضعف کلیه در تصفیه است.
- نرخ فیلتراسیون گلومرولی (GFR): مهمترین عدد در آزمایش شما! این عدد نشان میدهد کلیه چند درصد کار میکند. اگر زیر ۶۰ باشد، زنگ خطر به صدا درآمده است.
- تست سیستاتین سی (Cystatin C): یک تست جدیدتر و دقیقتر از کراتینین که تحت تأثیر حجم عضله یا رژیم غذایی قرار نمیگیرد و برای تشخیص زودهنگام نارسایی مخفی بسیار کاربرد دارد.
۲. آزمایشهای ادرار (بررسی نشتی فیلترها)
- آنالیز ادرار (Urinalysis): بررسی وجود خون یا عفونت در ادرار.
- نسبت آلبومین به کراتینین (ACR): این تست دقیقاً مشخص میکند چه مقدار پروتئین (آلبومین) در حال فرار از کلیه است. وجود آلبومین اولین نشانه آسیب به فیلترهای کلیوی است، حتی قبل از اینکه کراتینین خون بالا برود.
- اندازه گیری حجم ادرار: کاهش ناگهانی حجم ادرار میتواند نشاندهنده انسداد مسیر یا از کار افتادن حاد کلیه باشد.
۳. تصویربرداری (مشاهده ظاهر کلیه)
- سونوگرافی (Ultrasound): تشخیص نارسایی کلیه با سونوگرافی از اولین و بیخطرترین روش ها برای دیدن شکل کلیههاست. کوچک شدن سایز کلیه نشانه نارسایی مزمن و قدیمی است.
- سیتی اسکن (CT Scan): برای دیدن سنگها یا تومورهای ریز. (هشدار مهم: اگر نارسایی کلیه دارید، حتماً به پزشک بگویید تا از “ماده حاجب رنگی” استفاده نکند، زیرا این ماده میتواند کلیه ضعیف را فوراً از کار بیندازد).
- MRI: برای بررسی دقیق عروق کلیوی استفاده میشود.
۴. نمونهبرداری (بیوپسی)
در موارد پیچیده که علت بیماری با آزمایش خون و عکس مشخص نمیشود، پزشک با یک سوزن باریک و تحت بی حسی موضعی، تکه کوچکی از بافت کلیه را برمیدارد تا زیر میکروسکوپ بررسی شود. این روش دقیقترین راه برای تشخیص نوع بیماری بافتی است.
جدول تفسیر سریع آزمایش کلیه (راهنمای بیمار)
با کمک این جدول میتوانید نتیجه آزمایش خود را تفسیر کنید:
نام تست | مقدار نرمال | معنی افزایش غیرطبیعی |
کراتینین (Cr) | ۰.۷ تا ۱.۲ (در آقایان کمی بیشتر) | کلیهها در دفع سموم ناتوان شدهاند |
اوره (BUN) | ۷ تا ۲۰ | مصرف زیاد پروتئین یا کمکاری کلیه |
GFR (عملکرد کلیه) | بالای ۹۰ | توجه: در این تست، عدد پایین خطرناک است (زیر ۶۰ یعنی نارسایی) |
پروتئین ادرار | منفی (Negative) | آسیب به فیلترهای کلیه (نفروپاتی) |
بخوانید : سنگ کلیه کودکان
مراحل ۵ گانه نارسایی کلیه (راهنمای تفسیر عدد GFR)
پزشکان برای تعیین شدت بیماری کلیوی، از سیستمی ۵ مرحلهای استفاده میکنند که بر اساس عدد GFR (میزان تصفیه خون در دقیقه) تنظیم شده است. هرچه این عدد کمتر باشد، یعنی عملکرد کلیه ضعیفتر است.
مرحله | درصد عملکرد کلیه (GFR) | توصیف وضعیت | اقدام لازم |
۱ | ۹۰ به بالا | کلیه سالم اما با آسیب جزئی | اصلاح سبک زندگی |
۲ | ۶۰ تا ۸۹ | کاهش خفیف عملکرد | کنترل فشار و قند خون |
۳ | ۳۰ تا ۵۹ | کاهش متوسط (شروع علائم) | درمان دارویی و رژیم غذایی |
۴ | ۱۵ تا ۲۹ | کاهش شدید (خطرناک) | آمادگی برای جایگزینی کلیه |
۵ | زیر ۱۵ | نارسایی کامل (End Stage) | دیالیز یا پیوند فوری |
مرحله ۱: آسیب خفیف با عملکرد طبیعی (GFR > 90)
در این مرحله، عدد عملکرد کلیه (GFR) بالای ۹۰ و طبیعی است، اما نشانههای آسیب مثل پروتئین در ادرار دیده میشود.
- وضعیت بیمار: معمولاً هیچ علامتی ندارد و حال عمومی خوب است.
- اقدام طلایی: کنترل دقیق قند و فشار خون، ترک سیگار و ورزش منظم برای جلوگیری از ورود به مراحل بعدی حیاتی است.
مرحله ۲: نارسایی خفیف (GFR بین 60 تا 89)
عملکرد کلیه کمی کاهش یافته اما هنوز فیلتراسیون انجام میشود.
- وضعیت بیمار: همچنان ممکن است بدون علامت باشد، اما آسیبهای فیزیکی در سونوگرافی یا دفع پروتئین بیشتر میشود.
- اقدام طلایی: مشورت با پزشک درباره داروها و بیماریهای زمینهای (مثل بیماری قلبی) که سرعت تخریب کلیه را افزایش میدهند.
مرحله ۳: نارسایی متوسط (GFR بین 30 تا 59)
این مرحله نقطه عطف بیماری است و به دو زیرمجموعه (3A و 3B) تقسیم میشود.
- وضعیت بیمار: سموم شروع به انباشته شدن در خون میکنند. علائمی مثل تورم دست و پا، تغییر رنگ ادرار و کمردرد خفیف ظاهر میشود.
- اقدام طلایی: مراجعه منظم به متخصص نفرولوژی (کلیه) و شروع رژیم غذایی کمنمک و کمپروتئین.
مرحله ۴: نارسایی شدید (GFR بین 15 تا 29)
کلیهها به سختی کار میکنند و آسیب جدی دیدهاند.
- وضعیت بیمار: علائم کاملاً آشکار میشوند: کمخونی شدید، فشار خون بالا، بیماریهای استخوانی (به دلیل عدم تنظیم کلسیم) و خستگی مفرط.
- اقدام طلایی: آمادهسازی برای دیالیز یا پیوند. پزشک در این مرحله فیستول (مسیر دیالیز) را تعبیه میکند تا برای شرایط اضطراری آماده باشید.
مرحله ۵: نارسایی کامل یا ESRD (GFR زیر 15)
کلیهها تقریباً از کار افتادهاند و توانایی تصفیه خون را ندارند.
- وضعیت بیمار: علائم مسمومیت خون (اورمی) شامل استفراغ، تهوع مداوم، خارش شدید پوست، مشکلات تنفسی و گیجی بروز میکند.
- اقدام حیاتی: تنها راه زنده ماندن در این مرحله، دیالیز منظم یا پیوند کلیه است.
بیشتر بخوانید: مخاط یا Mucus
راههای درمان نارسایی کلیه
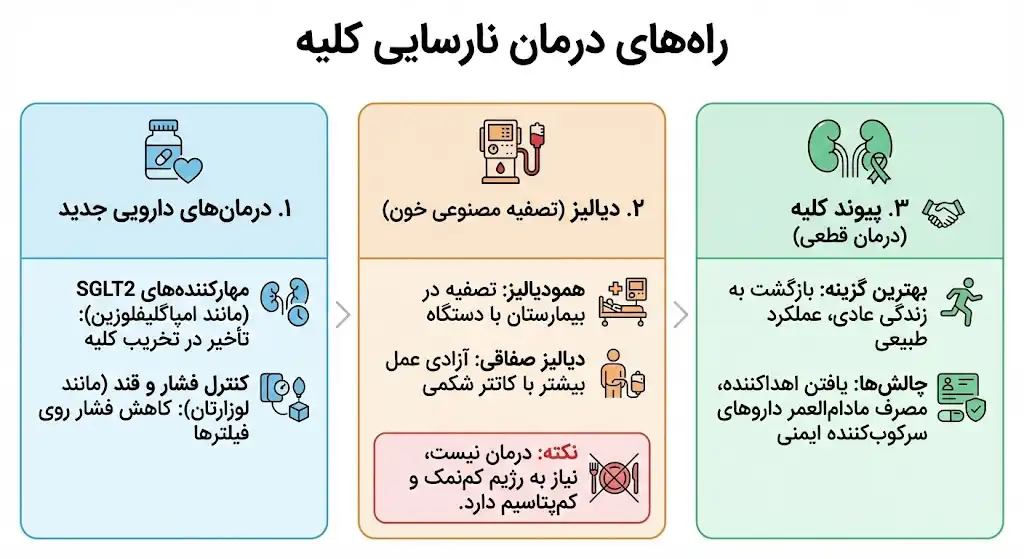
درمانهای متعددی برای نارسایی کلیه وجود دارد و انتخاب نوع درمان، کاملاً به مرحله بیماری و علت آن بستگی دارد. در سالهای اخیر، گزینههای درمانی فراتر از دیالیز رفتهاند:
۱. درمانهای دارویی جدید
قبل از اینکه کار به دیالیز بکشد، پزشکان با داروهای جدید سعی در حفظ عملکرد باقیمانده کلیه دارند:
- مهارکنندههای SGLT2: تحقیقات سال ۲۰۲۴ و ۲۰۲۵ نشان داده است که داروهایی مثل امپاگلیفلوزین و داپاگلیفلوزین (که ابتدا برای دیابت بودند)، اکنون میتوانند روند تخریب کلیه را حتی در افراد غیردیابتی سالها عقب بیندازند.
- کنترل فشار و قند: استفاده از داروهای فشار خون (مثل لوزارتان) برای کاهش فشار روی فیلترهای کلیه حیاتی است.
۲. دیالیز (تصفیه مصنوعی خون)
زمانی که کلیهها به مرحله نارسایی کامل (Stage 5) برسند، دیالیز جایگزین کار آنها میشود. دستگاه دیالیز خون را تصفیه کرده و پاک میکند.
- همودیالیز: فرد به یک دستگاه بزرگ متصل میشود (معمولاً در بیمارستان) و خون تصفیه میشود.
- دیالیز صفاقی: از طریق یک کاتتر در شکم و کیسههای قابل حمل انجام میشود که فرد آزادی عمل بیشتری دارد.
نکته: دیالیز نارسایی کلیه را درمان نمیکند، اما انجام منظم آن طول عمر را تضمین میکند. در کنار دیالیز، رعایت رژیم کمنمک و کمپتاسیم الزامی است.
۳. پیوند کلیه (درمان قطعی)
پیوند کلیه بهترین گزینه برای بازگشت به زندگی عادی است. کلیه پیوندی میتواند به طور طبیعی کار کند و دیگر نیازی به دیالیز نیست.
- چالشها: پیدا کردن اهداکننده سازگار معمولاً زمانبر است (مگر اینکه اهداکننده زنده از بستگان باشد).
- بعد از عمل: بیمار باید تا پایان عمر داروهای سرکوبکننده ایمنی مصرف کند تا بدن کلیه جدید را پس نزند. این داروها ممکن است عوارض جانبی داشته باشند، اما کیفیت زندگی فرد را به شدت بالا میبرند.
رژیم غذایی و سبک زندگی در نارسایی کلیه
رژیم غذایی به خصوصی برای همه افراد یکسان نیست و به مرحله بیماری بستگی دارد. اما اصول کلی زیر برای کاهش فشار بر کلیهها حیاتی است:
ماده غذایی | محدودیت | چرا باید محدود شود؟ | غذاهای ممنوعه یا محدود |
سدیم (نمک) | زیر ۲۰۰۰ میلیگرم | باعث فشار خون و تورم بدن میشود. | فستفود، کنسروها، تنقلات شور |
پتاسیم | طبق دستور پزشک | انباشت آن باعث ایست قلبی میشود. | موز، سیبزمینی، پرتقال، رب گوجه |
فسفر | زیر ۱۰۰۰ میلیگرم | باعث پوکی استخوان و خارش شدید پوست میشود. | لبنیات پرچرب، نوشابه مشکی، آجیل |
پروتئین | مدیریت شده | اوره خون را بالا میبرد. | گوشت قرمز زیاد (در مراحل قبل از دیالیز محدود شود) |
نکته مهم درباره پروتئین: در مراحل اولیه نارسایی (۱ تا ۴) باید مصرف پروتئین محدود شود، اما زمانی که فرد دیالیز را شروع میکند، نیاز به پروتئین بیشتری دارد تا دچار ضعف عضلانی نشود.
بیشتر بخوانید: سنگ کلیه
نارسایی کلیه و مصرف الکل
اگر کلیهها ضعیف باشند، الکل سم مهلکی است:
- بار اضافی: کلیه باید سختتر کار کند تا الکل را دفع کند.
- خطر فسفر: آبجو و شراب حاوی مقادیر زیادی فسفر هستند که برای بیماران کلیوی مثل سم عمل کرده و میتواند منجر به مشکلات قلبی شدید شود.
- تداخل دارویی: الکل با داروهای فشار خون و کلیه تداخل خطرناک دارد.
پایش وضعیت بیماری (رنگ ادرار و دیابت)
۱. رنگ ادرار چه میگوید؟
رنگ ادرار پنجرهای به وضعیت هیدراتاسیون و سلامت کلیه است:
- شفاف/زرد کمرنگ: عالی است. نشانه مصرف آب مناسب.
- زرد تیره/کهربایی: بدن کمآب است؛ خطرناک برای کلیه.
- نارنجی: احتمال وجود صفرا در خون یا کمآبی شدید.
- صورتی/قرمز: وجود خون (هماچوری). میتواند نشانه سنگ، عفونت یا آسیب بافتی باشد. (مصرف چغندر هم میتواند ادرار را قرمز کند).
- کفآلود: مهمترین علامت! نشانه دفع پروتئین و آسیب به فیلترهای کلیه است.
۲. رابطه دیابت و کلیه (نفروپاتی دیابتی)
دیابت شایعترین علت نارسایی کلیه در جهان است. قند خون بالا مثل خردهشیشه عمل کرده و به مرور زمان مویرگهای کلیه را پاره میکند.
- خبر بد: آسیب ناشی از دیابت (نفروپاتی) معمولاً غیرقابل بازگشت است.
- خبر خوب: با کنترل دقیق قند (HbA1c) و فشار خون، میتوان جلوی پیشرفت آن را گرفت. بیماران دیابتی باید سالانه آزمایش میکروآلبومین ادرار بدهند.
امید به زندگی و آینده بیماری
اطلاع دقیق از طول عمر غیرممکن است زیرا بدن هر فرد متفاوت است، اما آمارها امیدوارکننده هستند:
- با دیالیز: به طور متوسط ۵ تا ۱۰ سال، اما بسیاری از افراد با رعایت رژیم و درمان دقیق، بیش از ۲۰ سال با دیالیز زندگی باکیفیتی دارند.
- با پیوند کلیه: پیوند موفق میتواند ۱۵ تا ۲۰ سال یا بیشتر دوام داشته باشد و در صورت پس زدن، امکان پیوند دوم وجود دارد.
فاکتورهای تعیینکننده طول عمر:
- سن بیمار
- مرحله شروع درمان (هرچه زودتر، بهتر)
- نداشتن بیماریهای همزمان (مثل بیماری قلبی شدید)
یک فرد جوان در مراحل اولیه که رژیم را رعایت میکند، میتواند عمری تقریباً طبیعی داشته باشد. کلید اصلی، «پذیرش بیماری و تغییر سبک زندگی» است.
راهکارهای پیشگیری از نارسایی کلیه
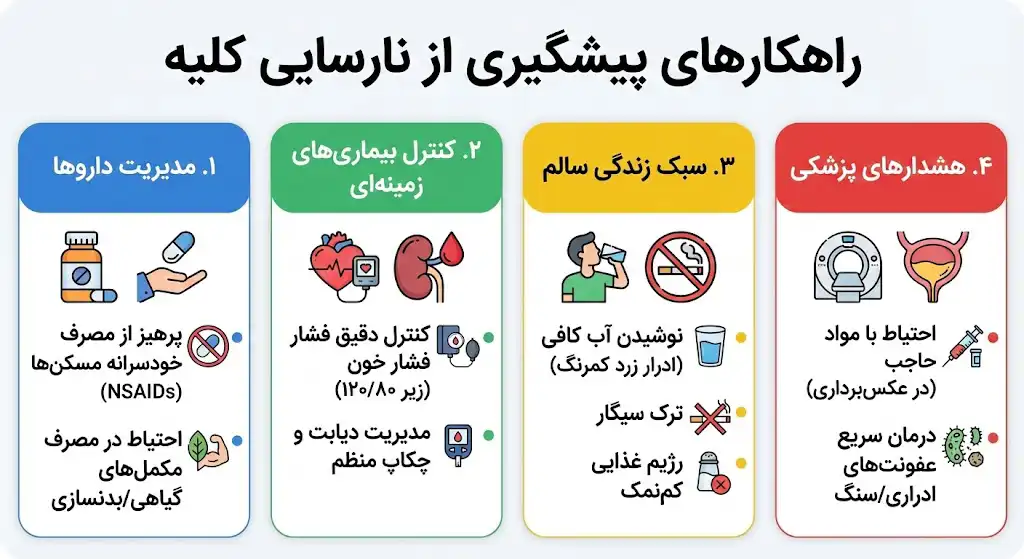
بسیاری از موارد نارسایی کلیه قابل پیشگیری هستند اگر هشدارهای بدن را جدی بگیرید. کلیهها اندامهای مظلومی هستند که تا لحظه آخر مقاومت میکنند، بنابراین حفاظت از آنها نیازمند آگاهی است. برای کاهش ریسک ابتلا، رعایت گامهای زیر ضروری است:
۱. مدیریت داروها (قاتل خاموش کلیه)
یکی از شایعترین دلایل نارسایی حاد کلیه در ایران، مصرف خودسرانه مسکنهاست.
- خطر مسکنهای NSAID: داروهای ضدالتهاب غیراستروئیدی مثل ایبوپروفن (بروفن)، ناپروکسن، دیکلوفناک و ژلوفن اگر به صورت مداوم یا در دوزهای بالا مصرف شوند، خونرسانی به کلیه را مختل کرده و باعث مرگ بافت کلیه میشوند. اگر درد مزمن دارید (مثل آرتروز)، حتماً با پزشک درباره جایگزینهای بیخطر (مثل استامینوفن) مشورت کنید.
- مکملهای گیاهی و بدنسازی: تصور نکنید هر چیزی که گیاهی است، بیخطر است. بسیاری از مکملهای لاغری یا بدنسازی حاوی موادی هستند که برای کلیه سمیاند. همیشه قبل از مصرف هر مکملی با پزشک مشورت کنید.
۲. کنترل بیماریهای زمینهای
- فشار خون را جدی بگیرید: فشار خون بالا رگهای کلیه را تخریب میکند. هدف درمانی معمولاً حفظ فشار خون زیر ۱۲۰/۸۰ است.
- مدیریت دیابت: اگر دیابت دارید، چکاپ سالانه کلیه و آزمایش میکروآلبومین ادرار برای شما واجب است. قند خون بالا مثل سم برای فیلترهای کلیه عمل میکند.
۳. سبک زندگی
- نوشیدن آب کافی: هیدراته ماندن به کلیهها کمک میکند تا سدیم، اوره و سموم را از بدن دفع کنند. همچنین خطر سنگ کلیه را کاهش میدهد. (معیار ساده: رنگ ادرار باید همیشه زرد کمرنگ باشد).
- ترک سیگار: سیگار کشیدن جریان خون به کلیهها را کند میکند. وقتی خون کمتری به کلیه برسد، عملکرد آن افت میکند. همچنین سیگار خطر سرطان کلیه را ۵۰ درصد افزایش میدهد.
- رژیم کمنمک: مصرف زیاد نمک (سدیم) فشار خون را بالا برده و بار تصفیه کلیه را سنگین میکند. غذاهای کنسروی و فستفود دشمن شماره یک کلیه هستند.
۴. هشدارهای پزشکی خاص
- مراقب مواد حاجب باشید: اگر قرار است عکسبرداری رنگی (مثل سیتی اسکن با تزریق یا آنژیوگرافی) انجام دهید و سابقه مشکل کلیوی دارید، حتماً به پزشک رادیولوژیست اطلاع دهید. ماده حاجب میتواند باعث نارسایی حاد کلیه شود.
- درمان سریع عفونتها: عفونتهای ادراری یا سنگ کلیه را نادیده نگیرید. درمان نشدن این موارد ساده میتواند به مرور زمان باعث زخم شدن و از کار افتادن کلیه شود.
چه کسانی باید مرتباً چکاپ شوند؟
اگر یکی از شرایط زیر را دارید، شما در گروه پرخطر هستید و باید سالانه آزمایش کراتینین و GFR بدهید:
- سن بالای ۶۰ سال
- ابتلا به دیابت یا فشار خون بالا
- سابقه بیماری کلیوی در خانواده (ژنتیک)
- افراد چاق (شاخص توده بدنی بالای ۳۰)
همین حالا می توانید با کلینیک اورولوژی الهام تماس بگیرید تا با پزشکان متخصص و فوق تخصص اورولوژی ما قرار ملاقاتی را تنظیم کرده و یا مشاوره های لازم را دریافت کنید.
نتیجهگیری در مورد نارسایی کلیه
نارسایی کلیه لزوماً به معنای دیالیز نیست. اگر بیماری در مرحله نارسایی خفیف کلیه تشخیص داده شود، با اصلاح سبک زندگی، کنترل قند و فشار خون و مصرف داروهای جدید، کاملاً قابل مدیریت است. «زمان» مهمترین فاکتور شماست؛ پس اگر علائم مشکوکی دارید، چکاپ را به تعویق نیندازید. کلینیک اورولوژی الهام با پیشرفتهترین روشهای تشخیصی، آماده پایش سلامت کلیههای شماست.
سوالات متداول
۱. مهمترین علائم اولیه نارسایی کلیه چیست؟
اغلب بیعلامت است، اما خستگی غیرعادی، تکرر ادرار شبانه، ادرار کفآلود (دفع پروتئین) و تورم خفیف پاها از مهمترین علائم اولیه نارسایی کلیه هستند.
۲. علائم نارسایی کلیه در آزمایش خون چیست؟
افزایش سطح «کراتینین» و «اوره» (BUN) و کاهش عدد GFR (عملکرد کلیه) به زیر ۶۰، اصلیترین علائم نارسایی کلیه در آزمایش خون هستند.
۳. آیا نارسایی خفیف کلیه خطرناک است؟
کشنده نیست اما «زمان طلایی» درمان است. اگر نارسایی خفیف کلیه جدی گرفته نشود، به سرعت به سمت نارسایی حاد و دیالیز پیش میرود.
۴. بهترین درمان نارسایی خفیف کلیه چیست؟
نیاز به جراحی نیست. درمان نارسایی خفیف کلیه شامل کنترل دقیق قند و فشار خون، رژیم کمنمک، قطع مسکنهای مضر و مصرف داروهای محافظ کلیه است.
۵. آیا نوشیدن آب زیاد برای همه بیماران کلیوی مفید است؟
خیر. در نارسایی پیشرفته که بدن ورم دارد، کلیه نمیتواند آب را دفع کند و مصرف زیاد مایعات باعث فشار خون و مشکلات قلبی میشود. نظر پزشک شرط است.
۶. آیا کمردرد نشانه قطعی نارسایی است؟
خیر. نارسایی مزمن اغلب بدون درد است. درد پهلو معمولاً نشانه سنگ کلیه یا عفونت است، نه از کار افتادن بافت کلیه.

![خون در ادرار یا هماچوری : [علت ، درمان + توضیحات کامل]](https://elhamclinic.com/wp-content/uploads/2019/12/hematuria-340x191.webp)

![دلیل بی اختیاری ادرار چیست؟ [انواع ، درمان + توضیحات کامل]](https://elhamclinic.com/wp-content/uploads/2020/07/Urinary-incontinence-340x191.webp)